Điều trị mụn ở má theo từng mức độ theo phác đồ y khoa
Mụn là vấn đề da liễu phổ biến ở nhiều độ tuổi, thường tập trung ở các vùng da nhạy cảm và dễ tắc nghẽn nang lông. Mụn ở má là một trong những vị trí thường xuất hiện tổn thương, có thể là mụn ẩn, nhân kín và mụn viêm nặng.. Đặc điểm cấu trúc vùng da này khiến việc kiểm soát mụn cần chú trọng cơ chế nền để giảm nguy cơ kéo dài và sẹo sau viêm.
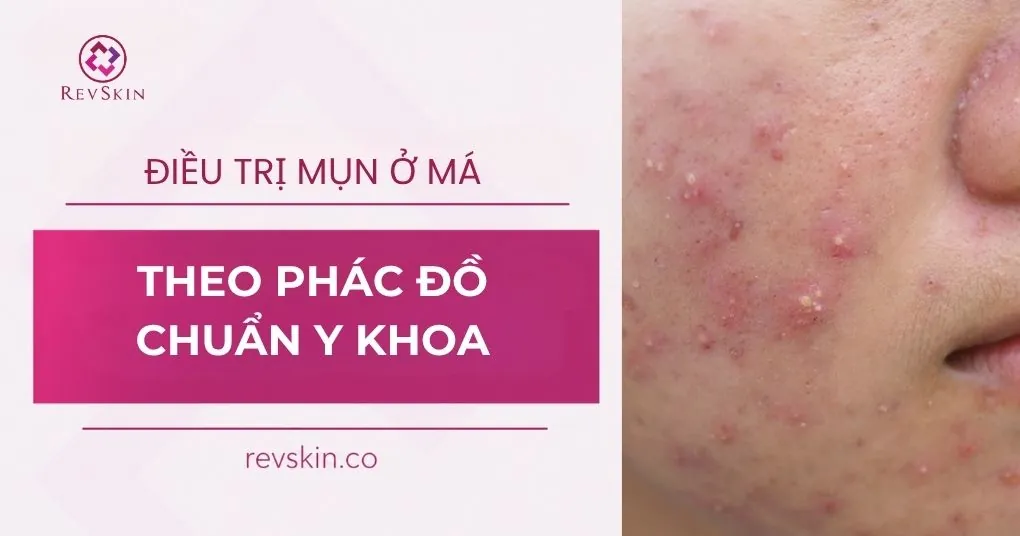
Mụn ở má là gì?
Mụn ở má là tình trạng mụn xuất hiện chủ yếu tại vùng má, thuộc vùng chữ U trên khuôn mặt. Tùy theo mức độ, tình trạng này có thể biểu hiện dưới dạng các loại mụn thường gặp như mụn không viêm (mụn đầu trắng, mụn đầu đen) hoặc các tổn thương viêm sâu hơn (mụn viêm đỏ, mụn bọc và mụn nang).
Tình trạng này hình thành khi đơn vị nang lông, tuyến bã hoạt động rối loạn, làm tăng tiết bã nhờn và gây sừng hóa bất thường, từ đó dẫn đến bít tắc lỗ chân lông. Môi trường này tạo điều kiện cho vi khuẩn Cutibacterium acnes phát triển và kích hoạt phản ứng viêm, khiến tổn thương mụn kéo dài hoặc tiến triển nặng hơn nếu không được kiểm soát phù hợp.
Sau khi xác định bản chất mụn vùng má, bước tiếp theo là phân tích các cơ chế và yếu tố góp phần hình thành tổn thương tại vùng da này.
Nguyên nhân gây nổi mụn ở má
Nổi mụn ở má thường là kết quả của nhiều cơ chế bệnh sinh phối hợp, trong đó bít tắc nang lông, viêm, đặc điểm giải phẫu và yếu tố cơ học có thể tương tác và duy trì tình trạng tổn thương kéo dài.
Các cơ chế chính bao gồm:
- Rối loạn sừng hóa và bít tắc nang lông: Bong sừng bất thường tại cổ nang lông dẫn đến tích tụ tế bào sừng và bã nhờn, hình thành nhân mụn ẩn hoặc nhân kín.
- Tăng tiết bã nhờn và phản ứng viêm: Hoạt động tuyến bã tăng làm thay đổi môi trường nang lông, tạo điều kiện cho viêm phát triển và hình thành sẩn viêm, mụn mủ.
- Đặc điểm cấu trúc vùng má: Vùng má có mô mỡ dày, trung bì và hạ bì phát triển, khiến tổn thương viêm dễ lan sâu, khó thoát dịch và có thể tiến triển thành mụn bọc, nang hoặc cục viêm.
- Ma sát cơ học: Khẩu trang đeo lâu, áp lực từ điện thoại hoặc ma sát từ tay, gối có thể kích thích viêm quanh nang lông, làm mụn dễ tái phát (1).
- Vai trò vi sinh và Demodex: Mất cân bằng hệ vi sinh da hoặc mật độ Demodex tăng trong một số trường hợp góp phần duy trì viêm mạn tính.
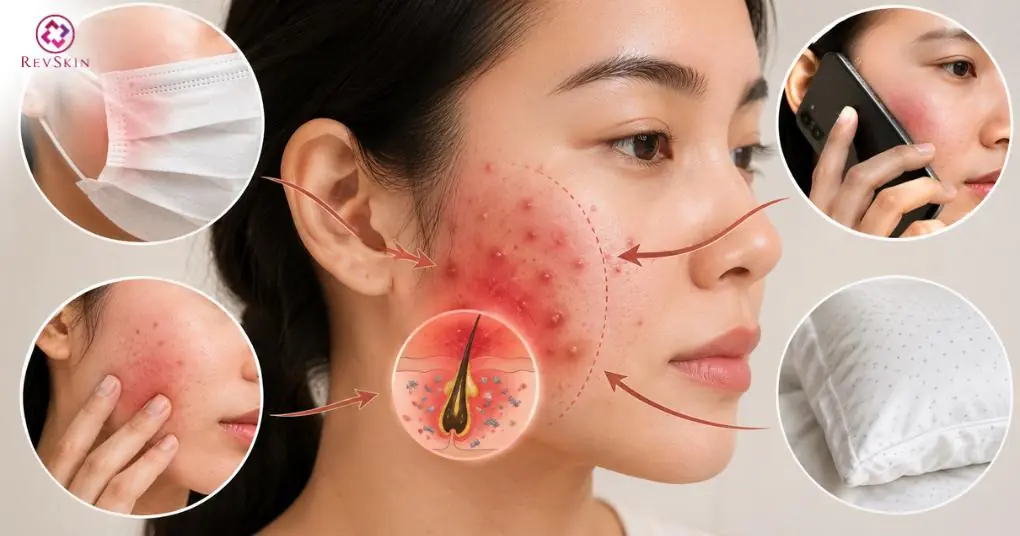
- Ma sát từ khẩu trang, điện thoại, tay hoặc gối có thể kích thích viêm quanh nang lông và làm mụn ở má dễ tái phát.
Các yếu tố này thường phối hợp với nhau, vì vậy nhận diện đúng cơ chế nền là bước quan trọng trước khi lựa chọn hướng điều trị.
Sau khi xác định các cơ chế và yếu tố nền, bước tiếp theo là xây dựng nguyên tắc điều trị dựa trên cơ chế bệnh sinh và mức độ tổn thương, từ đó lựa chọn phương pháp can thiệp phù hợp.
Nguyên tắc xây dựng phác đồ điều trị mụn ở má
Xây dựng phác đồ mụn ở má thường dựa trên nguyên tắc phân tầng mục tiêu điều trị, lựa chọn can thiệp theo mức độ tổn thương và phối hợp theo trình tự nhằm tối ưu hiệu quả và kiểm soát rủi ro.
Các nguyên tắc quan trọng bao gồm:
- Kiểm soát cơ chế nền trước khi tăng cường can thiệp: Phác đồ nên xử lý nền bệnh sinh gồm bít tắc nang lông, tăng tiết bã nhờn và xu hướng viêm nền, thay vì chỉ tập trung vào tổn thương nhìn thấy, từ đó giúp giảm nguy cơ tái phát và tăng độ bền đáp ứng.
- Phối hợp can thiệp theo mức độ tổn thương: Tổn thương bít tắc, sẩn viêm, mụn mủ hay nang viêm sâu cần hướng xử trí khác nhau, vì vậy lựa chọn mức can thiệp phù hợp giúp tránh điều trị thiếu hiệu quả hoặc can thiệp quá mức.
- Ưu tiên kiểm soát viêm sớm để hạn chế di chứng: Kiểm soát viêm sớm có vai trò quan trọng trong việc giảm nguy cơ tăng sắc tố sau viêm (PIH), ban đỏ sau viêm (PIE) và sẹo lõm do phá hủy collagen.
- Phối hợp theo đúng trình tự thay vì tối đa hóa can thiệp: Hiệu quả điều trị phụ thuộc vào cách sắp xếp can thiệp phù hợp, giúp giảm kích ứng cộng dồn và cải thiện khả năng dung nạp của da.
Những nguyên tắc này không hoạt động độc lập mà cần được áp dụng đồng thời trong thực hành nhằm tối ưu hiệu quả điều trị và kiểm soát rủi ro lâu dài.
Để áp dụng hiệu quả các nguyên tắc này, việc xác định chính xác loại tổn thương hiện diện ở vùng má là bước then chốt, vì đây là cơ sở để lựa chọn tầng can thiệp phù hợp.
Chẩn đoán phân biệt các loại mụn ở má
Chẩn đoán phân biệt mụn ở má cần xác định loại tổn thương hiện diện và loại trừ các tình trạng dễ nhầm, vì đây là cơ sở để tránh sai hướng điều trị và lựa chọn can thiệp phù hợp.
Các nhóm tổn thương lâm sàng thường gặp có thể được tóm tắt như sau:
Nhóm tổn thương | Đặc điểm nhận diện | Lưu ý thực hành |
Mụn ẩn, nhân kín, đầu đen | Không viêm, không đỏ; nhân kín trắng, nhân hở đầu đen, liên quan bít tắc nang lông | Thường ưu tiên kiểm soát sừng hóa và làm sạch nang lông |
Sẩn viêm, mụn mủ | Có đỏ, viêm, có thể chứa mủ | Cần đánh giá mức độ viêm và nguy cơ PIH, PIE |
Mụn bọc, nang, cục viêm | Tổn thương sâu, đau, có thể hình thành ổ dịch | Nguy cơ phá hủy collagen và để lại sẹo lõm cao |
Một số tình trạng có thể biểu hiện tương tự mụn ở má và cần được phân biệt:
Tình trạng dễ nhầm
Dấu hiệu gợi ý
Lưu ý phân biệt
Viêm nang lông
Sẩn nhỏ đồng đều quanh nang lông, có thể có mủ trung tâm, ít hoặc không có nhân mụn.
Không hoàn toàn cùng cơ chế với mụn trứng cá
Bệnh trứng cá đỏ (Rosacea)
Đỏ nền, giãn mao mạch, ít nhân mụn
Có thể kèm cảm giác nóng rát, dễ nhầm với mụn viêm
Viêm da Demodex
Đỏ nền, sẩn nhỏ lan tỏa; da nhạy cảm, dễ rát; ít nhân mụn
Mật độ Demodex tăng, dễ gây viêm dai dẳng
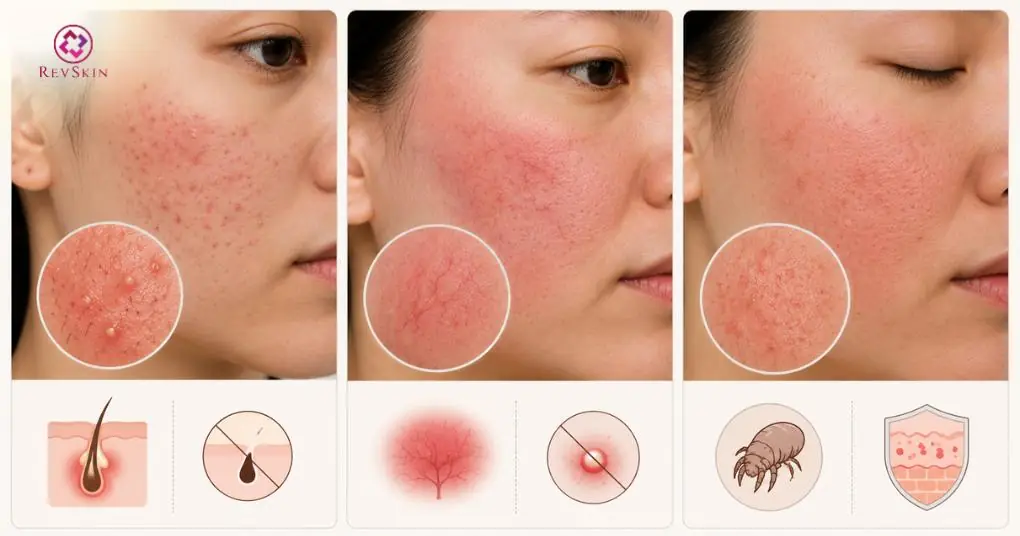
- Một số tình trạng như viêm nang lông, trứng cá đỏ hoặc viêm da Demodex có thể biểu hiện tương tự mụn viêm và dễ gây nhầm lẫn trong thực hành lâm sàng.
Việc phân biệt chính xác nhóm tổn thương và loại trừ các tình trạng dễ nhầm giúp tránh sai lệch trong lựa chọn phác đồ, đặc biệt ở những trường hợp mụn viêm sâu hoặc tái phát kéo dài.
Đây cũng là cơ sở quan trọng để định hướng phương pháp can thiệp phù hợp và xây dựng chiến lược điều trị hiệu quả cho từng tình trạng mụn ở má.
Các phương pháp điều trị mụn vùng má chuyên sâu
Điều trị mụn vùng má thường dựa trên mô hình phối hợp đa tầng nhằm tác động đồng thời lên nhiều cơ chế bệnh sinh, bao gồm bít tắc nang lông, tăng tiết bã nhờn và phản ứng viêm. Hiệu quả điều trị không nằm ở việc sử dụng đơn lẻ một phương pháp mà ở cách lựa chọn đúng vai trò và phối hợp hợp lý theo từng mức độ tổn thương.
1. Peel da hóa học
Peel da hóa học sử dụng các acid nhằm tác động lên lớp sừng và đơn vị nang lông tuyến bã, từ đó hỗ trợ giảm bít tắc, điều hòa quá trình sừng hóa và cải thiện môi trường viêm tại chỗ. Phương pháp này thường được áp dụng trong các trường hợp mụn bít tắc hoặc mụn viêm mức độ nhẹ đến trung bình, đặc biệt ở nền da dễ tái bít tắc hoặc có xu hướng dày sừng.

- Peel da hóa học giúp hỗ trợ giảm bít tắc nang lông, điều hòa sừng hóa và cải thiện nền da trong điều trị mụn.
Các hoạt chất thường được lựa chọn gồm:
- Salicylic Acid nồng độ 20–30% với khả năng thấm vào nang lông và hỗ trợ giảm viêm.
- Glycolic Acid giúp bong sừng bề mặt và cải thiện cấu trúc da.
- Lactic Acid có dung nạp tốt hơn trên nền da nhạy cảm.
- Azelaic Acid hỗ trợ đồng thời viêm và tăng sắc tố sau viêm.
Giá trị của peel nằm ở khả năng cải thiện nền da và tối ưu hiệu quả điều trị phối hợp, tuy nhiên cần lựa chọn nồng độ và tần suất phù hợp để tránh kích ứng.
2. Điều trị bằng thuốc bôi
Điều trị bằng thuốc bôi là nền tảng trong hầu hết các phác đồ điều trị mụn ở má, đặc biệt hiệu quả với mụn bít tắc và mụn viêm nhẹ đến trung bình. Hiệu quả điều trị không phụ thuộc vào một hoạt chất đơn lẻ mà phụ thuộc vào cách phối hợp các hoạt chất phù hợp với cơ chế hình thành mụn.
Các nhóm hoạt chất chính bao gồm:
Nhóm hoạt chất | Vai trò trong phác đồ | Lưu ý thực hành |
Retinoids (Adapalene, Tretinoin) | Điều hòa sừng hóa, giảm bít tắc và hạn chế hình thành nhân mới | Điều chỉnh tần suất để da dễ dung nạp hơn. |
Benzoyl Peroxide | Kháng khuẩn, hỗ trợ kiểm soát viêm | Thường dùng phối hợp để giảm nguy cơ kháng thuốc |
Kháng sinh bôi (Clindamycin) | Kiểm soát viêm trong trường hợp phù hợp. | Không ưu tiên dùng đơn độc kéo dài |
Azelaic Acid | Giảm viêm và hỗ trợ cải thiện thâm sau mụn (PIH)) | Phù hợp khi cần kiểm soát sắc tố. |
3. Điều trị bằng thuốc uống
Điều trị toàn thân được cân nhắc khi mụn ở má ở mức độ viêm trung bình đến nặng, tái phát hoặc có nguy cơ để lại sẹo. Phương pháp này giúp kiểm soát viêm toàn diện và tác động vào các cơ chế gây mụn mà thuốc bôi khó kiểm soát hết.
Các nhóm thuốc thường dùng gồm:
Nhóm thuốc | Vai trò trong phác đồ | Thường cân nhắc khi |
Kháng sinh đường uống (Doxycycline, Minocycline) | Giảm viêm | Mụn viêm trung bình, đáp ứng kém với thuốc bôi |
Isotretinoin | Kiểm soát bã nhờn, sừng hóa và viêm | Mụn bọc, mụn nang, nguy cơ sẹo hoặc tái phát |
Thuốc nội tiết (Spironolactone, thuốc tránh thai phối hợp) | Điều chỉnh nội tiết | Mụn liên quan yếu tố nội tiết |
Hiệu quả của điều trị bằng thuốc không phụ thuộc vào một hoạt chất đơn lẻ mà nằm ở cách lựa chọn và phối hợp phù hợp với cơ chế bệnh sinh và mức độ tổn thương trong từng giai đoạn.
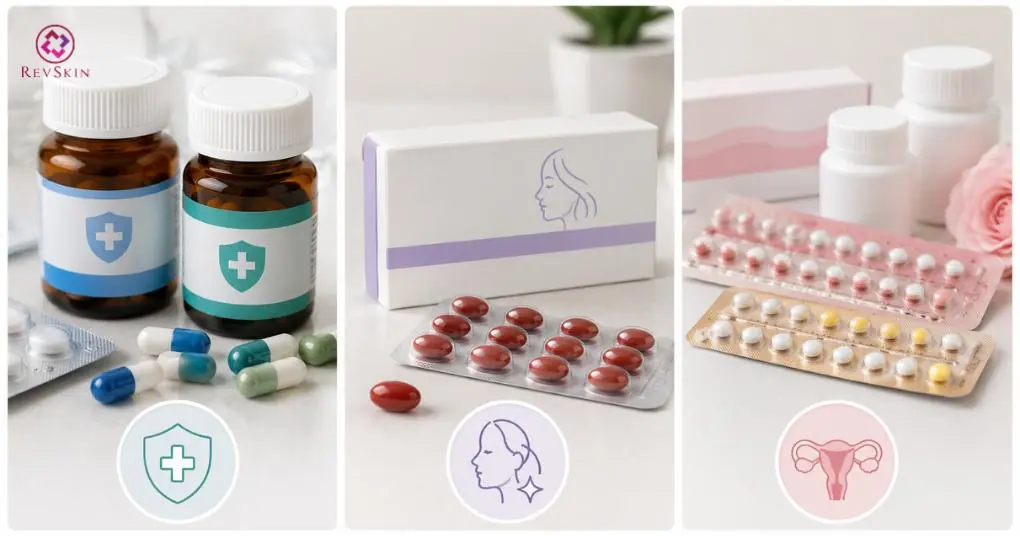
- Kháng sinh đường uống, isotretinoin và thuốc nội tiết có thể được cân nhắc trong điều trị mụn viêm trung bình đến nặng tùy theo cơ chế bệnh sinh và mức độ tổn thương.
4. Laser và ánh sáng
Liệu pháp laser và ánh sáng thường được xem là tầng can thiệp bổ trợ trong phác đồ mụn vùng má, chủ yếu nhằm hỗ trợ kiểm soát viêm, điều biến một số cơ chế liên quan mụn hoặc xử lý di chứng, thay vì thay thế điều trị nền.
Các công nghệ này thường được lựa chọn theo mục tiêu can thiệp riêng:
Công nghệ | Vai trò trong phác đồ | Lưu ý thực hành |
IPL | Giảm viêm, giảm đỏ sau mụn (PIE) | Phù hợp cải thiện nền da và sắc tố |
Laser Nd:YAG 1064 nm | Tác động viêm sâu, giảm hoạt động tuyến bã | Dùng bổ trợ khi đáp ứng điều trị nền chưa tốt |
LED xanh đỏ | Hỗ trợ giảm viêm nhẹ đến trung bình | Vai trò hỗ trợ, không thay thế điều trị chính |
Laser fractional CO₂ | Cải thiện cấu trúc da, xử lý sẹo lõm | Không dùng khi mụn đang viêm, áp dụng sau khi ổn định |
Các phương pháp này có thể hỗ trợ điều trị trong một số trường hợp, nhưng hiệu quả phụ thuộc vào cách phối hợp trong phác đồ thay vì dùng đơn lẻ. Trong thực hành, nhóm này chủ yếu đóng vai trò bổ trợ, không phải lựa chọn điều trị nền.
5. Tiêm corticosteroid
Tiêm corticosteroid nội tổn thương được dùng trong mụn bọc hoặc nang viêm đau nhằm giảm nhanh viêm tại chỗ. Phương pháp này giúp giảm sưng, giảm đau, thu nhỏ tổn thương và hạn chế nguy cơ để lại sẹo.
Trong thực hành, tiêm thường áp dụng cho tổn thương viêm sâu đơn lẻ, không dùng diện rộng và cần thực hiện đúng kỹ thuật. Nếu sử dụng không phù hợp, phương pháp này có thể gây teo da hoặc thay đổi sắc tố, vì vậy chủ yếu đóng vai trò bổ trợ trong phác đồ điều trị.
Mỗi phương pháp điều trị đảm nhận một vai trò riêng, vì vậy hiệu quả phụ thuộc vào cách kết hợp đúng trong phác đồ thay vì sử dụng riêng lẻ. Do đó, xây dựng phác đồ theo từng mức độ tổn thương là bước tiếp theo để tối ưu hiệu quả và kiểm soát rủi ro.
Điều trị mụn ở má theo từng mức độ
Điều trị mụn ở má theo từng mức độ không chỉ là tăng số lượng can thiệp mà là điều chỉnh phác đồ dựa trên loại tổn thương, mức độ viêm và nguy cơ di chứng tại từng giai đoạn.
1. Trường hợp nhẹ
Ở mức độ nhẹ, tổn thương thường gồm mụn ẩn, mụn đầu trắng hoặc một vài sẩn viêm nông, chưa có viêm sâu và nguy cơ sẹo thấp. Mục tiêu chính ở giai đoạn này là kiểm soát bít tắc nang lông, hạn chế tiến triển viêm và duy trì ổn định hàng rào da.
Các hướng xử trí thường áp dụng:
- Sử dụng retinoids bôi với tần suất tăng dần để điều hòa sừng hóa và hạn chế hình thành nhân mụn
- Áp dụng Benzoyl Peroxide điểm hoặc vùng khi xuất hiện sẩn viêm
- Peel da nông (ví dụ Salicylic Acid nồng độ thấp) nếu bít tắc rõ
- Quy trình chăm sóc tối giản, tập trung làm sạch dịu nhẹ và phục hồi hàng rào bảo vệ da
Trong thực hành, cần hạn chế các can thiệp xâm lấn không cần thiết, như lấy nhân quá nhiều khi da còn nhạy cảm hoặc kích ứng, vì điều này có thể làm tăng viêm và thâm sau viêm. Ở mức độ nhẹ, kiểm soát ổn định nền da quan trọng hơn việc xử lý từng tổn thương riêng lẻ.
2. Trường hợp trung bình
Ở mức độ trung bình, các tổn thương thường gồm nhiều sẩn viêm, mụn mủ hoặc tái phát dai dẳng. Nguy cơ tăng sắc tố sau viêm có thể xuất hiện nhưng tổn thương viêm sâu chưa chiếm ưu thế. Ở giai đoạn này, phác đồ tập trung kiểm soát viêm hiệu quả, hạn chế tiến triển và giảm nguy cơ tái phát.
Các hướng xử trí thường áp dụng:
- Thuốc bôi nền gồm retinoids kết hợp Benzoyl Peroxide để kiểm soát bít tắc và viêm
- Kháng sinh bôi theo chỉ định hoặc kháng sinh đường uống nếu viêm lan rộng
- Peel da hóa học mức độ trung bình nhằm giảm bít tắc và cải thiện đáp ứng điều trị
- Liệu pháp ánh sáng hoặc laser để hỗ trợ kiểm soát viêm trong một số trường hợp
Trong thực hành, các phương pháp cần phối hợp theo trình tự hợp lý để tránh kích ứng cộng dồn. Đồng thời, đánh giá sớm nguy cơ tăng sắc tố sau viêm để lồng ghép kiểm soát sắc tố từ đầu. Hiệu quả điều trị phụ thuộc vào cân bằng giữa kiểm soát viêm và duy trì dung nạp da.

- Mụn mức độ trung bình thường cần phối hợp thuốc bôi nền, kháng sinh, peel da hóa học hoặc liệu pháp ánh sáng để kiểm soát viêm và hạn chế tái phát.
3. Trường hợp nặng
Trường hợp nặng thường gồm mụn bọc, nang viêm hoặc cục viêm sâu, kèm đau, kéo dài và có nguy cơ phá hủy cấu trúc mô cao. Phác đồ tập trung kiểm soát toàn diện cơ chế bệnh sinh, giảm viêm sâu và hạn chế sẹo lõm.
Các hướng xử trí thường áp dụng:
- Isotretinoin đường uống cho mụn nang, tái phát hoặc nguy cơ sẹo cao
- Tiêm corticosteroid nội tổn thương cho các nốt viêm sâu nhằm giảm sưng và đau nhanh
- Duy trì điều trị nền tại chỗ để kiểm soát bít tắc và ổn định môi trường da
Trong thực hành, cần theo dõi chặt chẽ để cân bằng giữa kiểm soát viêm và nguy cơ tác dụng phụ. Ưu tiên xử trí sớm tổn thương viêm sâu giúp hạn chế phá hủy collagen và giảm nguy cơ sẹo lâu dài.
Đáp ứng điều trị thường diễn ra theo từng giai đoạn, vì vậy cần đánh giá hiệu quả cải thiện mụn ở má theo tiến trình lâm sàng.
Hiệu quả cải thiện mụn ở má theo từng giai đoạn
Hiệu quả điều trị mụn ở má thường được ghi nhận sau khoảng 6–8 tuần, trong khi cần 8–12 tuần hoặc lâu hơn để đạt cải thiện rõ rệt, đặc biệt ở mụn viêm và tăng sắc tố sau viêm.
Đáp ứng điều trị mụn ở má không xảy ra đồng thời ở tất cả mục tiêu mà diễn ra theo từng giai đoạn, phản ánh tiến trình kiểm soát viêm, ổn định nền da và phục hồi di chứng.
- Giai đoạn kiểm soát viêm: Ở giai đoạn đầu, da giảm sưng, giảm đỏ và số lượng tổn thương viêm mới giảm dần. Sẩn viêm và mụn mủ giảm, trong khi mụn ẩn thường chưa cải thiện rõ. Một số trường hợp có thể xuất hiện hiện tượng “đẩy mụn” khi bắt đầu retinoids, thường là tạm thời. Giai đoạn này thể hiện khả năng kiểm soát viêm ban đầu của phác đồ.
- Giai đoạn ổn định tổn thương: Khi viêm được kiểm soát, mục tiêu chuyển sang giảm tái phát và ổn định nền da. Tổn thương mới xuất hiện chậm hơn, các nhân mụn được kiểm soát tốt và mức độ viêm tổng thể giảm. Ở giai đoạn này, hiệu quả đánh giá không chỉ qua số lượng mụn mà còn qua độ bền đáp ứng.
- Giai đoạn phục hồi và cải thiện di chứng: Khi viêm giảm, quá trình phục hồi tập trung vào giảm tăng sắc tố sau viêm (PIH), giảm ban đỏ sau viêm (PIE) và cải thiện bề mặt da. PIH thường cải thiện chậm hơn mụn viêm và có thể cần nhiều tháng tùy mức độ ban đầu. Các thay đổi cấu trúc như lỗ chân lông to hoặc bề mặt da gồ ghề cũng cải thiện dần trong giai đoạn này.
Đáp ứng điều trị diễn ra theo từng giai đoạn, trong đó kiểm soát viêm và ổn định nền da đạt trước, còn tăng sắc tố sau viêm cải thiện chậm hơn và nên được xử lý như bước tiếp theo trong phác đồ điều trị.
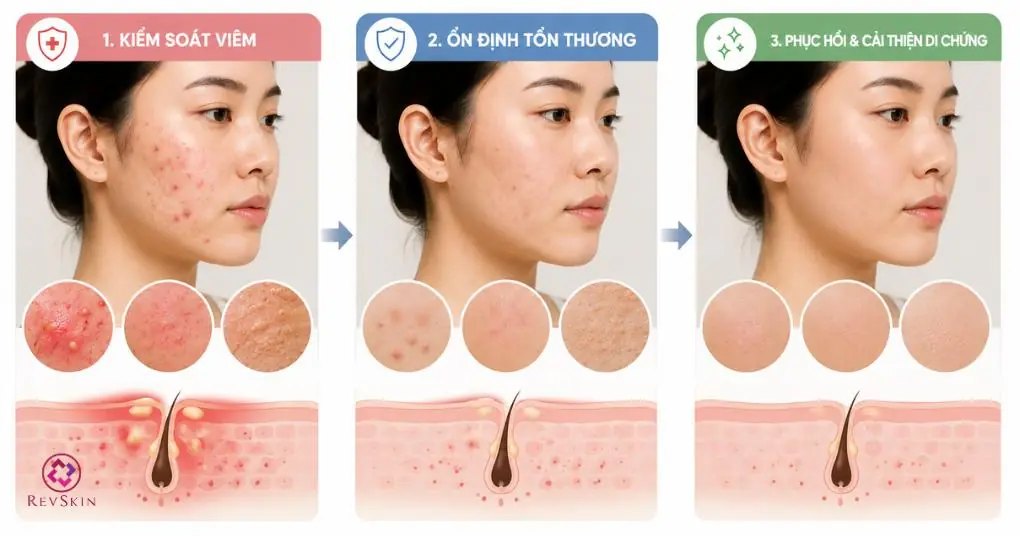
- Hiệu quả điều trị mụn thường diễn ra theo từng giai đoạn gồm kiểm soát viêm, ổn định tổn thương và phục hồi di chứng sau mụn.
Kiểm soát tăng sắc tố sau điều trị mụn vùng má
Tăng sắc tố sau viêm, bao gồm PIH và PIE, là di chứng phổ biến ở mụn vùng má, đặc biệt khi viêm kéo dài hoặc tái phát. Việc kiểm soát nên được lồng ghép từ sớm trong phác đồ điều trị thay vì xử lý sau khi tổn thương đã ổn định.
Các nguyên tắc quan trọng gồm:
- Kiểm soát viêm sớm để giảm nguy cơ hình thành PIH và PIE ngay từ đầu
- Sử dụng các hoạt chất như Azelaic Acid hoặc retinoids để hỗ trợ đồng thời viêm và sắc tố
- Cân nhắc peel da hóa học hoặc laser trong trường hợp tăng sắc tố dai dẳng hoặc đáp ứng chậm
Cách tiếp cận chủ động từ giai đoạn sớm giúp giảm mức độ di chứng và rút ngắn thời gian phục hồi sắc tố. Hiệu quả điều trị có thể bị ảnh hưởng nếu tồn tại các sai lầm trong lựa chọn hoặc phối hợp phương pháp, do đó nhận diện các lỗi thường gặp là cần thiết.
Những sai lầm thường gặp khi điều trị mụn má
Sai lầm trong lựa chọn và phối hợp điều trị có thể làm trì hoãn kiểm soát mụn, kéo dài thời gian điều trị và tăng nguy cơ PIH, PIE hoặc sẹo lõm. Trong thực hành tại clinic và phòng khám, nhận diện sớm các lỗi này là yếu tố quan trọng để tối ưu phác đồ và tăng độ bền đáp ứng.
Một số sai lầm phổ biến:
- Chỉ xử lý tổn thương bề mặt mà bỏ qua cơ chế nền, dẫn đến cải thiện tạm thời nhưng tái phát nhanh
- Phối hợp quá nhiều hoạt chất hoặc tăng cường điều trị sớm, gây kích ứng, giảm dung nạp và gián đoạn tiến trình
- Ngừng điều trị khi tổn thương vừa cải thiện, làm giảm độ bền đáp ứng và tăng nguy cơ tái phát
- Quy kết sai mụn vùng má là mụn nội tiết, dẫn đến lựa chọn hướng điều trị không phù hợp
- Chọn sai mức độ can thiệp, điều trị thiếu mức ở viêm sâu hoặc quá mức ở mụn nhẹ, ảnh hưởng hiệu quả và an toàn
Kiểm soát các sai lầm này giúp duy trì ổn định đáp ứng, hạn chế di chứng và tạo nền tảng để lựa chọn, phối hợp sản phẩm điều trị theo cơ chế bệnh sinh từng tổn thương.
RevSkin xây dựng tư duy điều trị mụn dựa trên cơ chế bệnh sinh và phân tầng mức độ, giúp bác sĩ và clinic tối ưu phác đồ, lựa chọn đúng sản phẩm theo từng giai đoạn. Hệ thống đào tạo và tài liệu chuyên môn chuẩn hóa quy trình phối hợp, tăng độ bền đáp ứng và giảm di chứng sau mụn.
Mụn ở má thường liên quan nhiều cơ chế bệnh sinh và có nguy cơ di chứng cao. Hiệu quả điều trị phụ thuộc vào đánh giá đúng nguyên nhân, phân tầng mức độ và xây dựng phác đồ phối hợp hợp lý nhằm kiểm soát viêm, hạn chế sẹo và duy trì kết quả lâu dài.
Nguồn tham khảo:
- Hikmah, N. ‘., & Anuar, T. S. (2020). Mobile phones: a possible vehicle of bacterial transmission in a higher learning institution in Malaysia. Malaysian Journal of Medical Sciences, 27(2), 151–158. https://doi.org/10.21315/mjms2020.27.2.15